Nie miej
tego gdzieś!
Witaj na stronie kampanii „Nie miej tego gdzieś! Wszystko na temat raka jelita grubego”. Jeśli znalazłeś się tutaj to prawdopodobnie szukasz informacji na temat tej choroby.
A może zdiagnozowano u Ciebie lub bliskiej Ci osoby raka jelita grubego? Dobrze trafiłeś. Postaramy się przybliżyć Ci najważniejsze zagadnienia dotyczące raka jelita grubego.
Moje życie z rakiem jelita grubego
Działania edukacyjne tegorocznej edycji kampanii „Nie miej tego gdzieś” kierujemy przede wszystkim do osób chorych, które zmagają się z rakiem jelita grubego oraz do personelu specjalistycznych ośrodków medycznych ze statusem Colorectal Cancer Unit, działających w całej Polsce. Edukujemy w obszarze tematyki raka zaawansowanego: diagnostyki i leczenia. Nadrzędnym celem naszych działań jest pomoc chorym, dlatego chcemy w ramach kampanii oddać im głos. Obejrzyj wywiady i przeczytaj historie pacjentów, którzy zechcieli podzielić się z nami swoimi doświadczeniami.

"Nie byłem świadomy, że mogę
temu zapobiec" [Tomasz, 30 lat]

"Życie to najlepszy nauczyciel
pokory i cierpliwości." [Krzysztof, 38 lat]

"Pacjent poinformowany to pacjent spokojny." [Wiesław, 50 lat]
warto wiedzieć
Objawy nowotworu jelita grubego
Objawy wczesnego nowotworu jelita grubego często mogą nie być odczuwalne (zwłaszcza w bardzo wczesnej fazie), a jeśli występują, nie są swoiste dla raka jelita grubego. Oznacza to, że występują także przy innych schorzeniach, jak hemoroidy, infekcje czy zapalne choroby jelit. Jednak połączenie wymienionych niżej dolegliwości, zwłaszcza kiedy utrzymują się przez dłuższy czas, powinno wzbudzić podejrzenie raka jelita grubego i stanowić podstawę do szerszej diagnostyki.
Jeśli zauważysz podejrzane objawy lub niepokojące zmiany, zgłoś się do
Twojego lekarza, ponieważ wczesna diagnoza raka jelita grubego ratuje życie.
Przyczyny raka jelita grubego nie zostały jeszcze dokładnie poznane.
Możemy jednak wyróżnić pewne czynniki, które wpływają na ryzyko wystąpienia choroby.
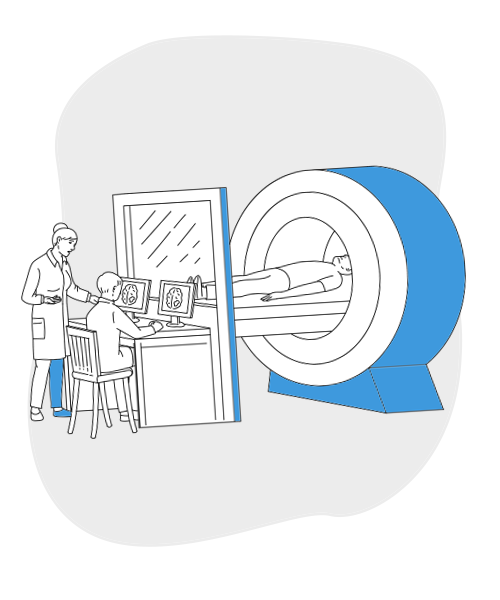
Badania, na których opiera się
rozpoznanie raka jelita grubego
AKTYWNOŚĆ FIZYCZNA OBNIŻA RYZYKO ZACHOROWANIA NA RAKA JELITA GRUBEGO
Ruch reguluje pracę układu pokarmowego oraz przyspiesza wypróżnienia. Dzięki temu substancje zawarte w niestrawionym pokarmie (w tym potencjalne substancje rakotwórcze) szybciej opuszczają jelita. Aktywność fizyczna podnosi również odporność organizmu. Należy jednak pamiętać, że każda aktywność powinna być dostosowana do wieku i możliwości każdego z nas. Ważne, aby ograniczyć siedzący tryb życia i wprowadzać zdrowe nawyki, jak np. codzienny spacer, wchodzenie po schodach zamiast używania windy czy używanie roweru zamiast samochodu.
Badanie przesiewowe w kierunku
raka jelita grubego
W celu wykrycia polipów lub raka jelita grubego osoby w wieku powyżej 50 r. ż. powinny być poddane badaniom przesiewowym. Dodatkowo osoby o większym ryzyku zachorowania raka jelita grubego powinny porozmawiać ze swoim lekarzem na temat badań przesiewowych przed 50 r. ż.
W Polsce istnieje program bezpłatnych badań przesiewowych raka jelita grubego. W ramach programu wysyłane są imienne, zaproszenia na kolonoskopi dla osób w wieku 55-64 lata.
Jeśli chcesz wiedzieć więcej o programie, odwiedź stronę: Program Badań Przesiewowych - Raka Jelita Grubego (pbp.org.pl)
Stopień zaawansowania raka jelita grubego
Stopień zaawansowania nowotworu decyduje o rokowaniu choroby. Ma również wpływ na to, jaka metoda leczenia zostanie zastosowana u pacjenta. Plany leczenia różnią się w zależności od stadium choroby, które określa się na podstawie badania przedmiotowego i badań obrazowych. Nowotwory możemy podzielić na 5 stadiów zaawansowania – od 0 do IV.
Im wcześniej choroba zostanie wykryta, tym większe szanse na jej skuteczne leczenie. Za chorobę wyleczalną uznaje się stadia zaawansowania 0-III (mówimy wtedy o leczeniu radykalnym), w przypadku stadium IV mówimy o leczeniu paliatywnym, czyli łagodzącym dolegliwości chorego, kiedy całkowite wyleczenie jest niemożliwe.
Stopień zróżnicowania raka jelita grubego
Stopień zróżnicowania raka mówi o tym, na ile komórki nowotworowe są podobne do zdrowych, niezmienionych komórek jelita. Jest to wskaźnik mówiący o tym, jak szybko nowotwór może się rozwinąć i rozprzestrzenić. Wyróżnia się stopnie od G-1 do G-4. Raki o stopniu G-1, tzw. dobrze zróżnicowane, wykazują duże podobieństwo do zdrowych komórek i zwykle rozwijają i rozsiewają się wolno. Raki o stopniu G-3 i G-4 tzw. słabo zróżnicowane, zawierają przede wszystkim komórki, które nie wykazują podobieństwa do normalnych, zdrowych komórek. Takie raki mają większą skłonność do szybkiego rozwoju i rozsiewu.
Nowotwór o wyższym stopniu złośliwości może wymagać natychmiastowego i bardziej agresywnego leczenia.

Badania molekularne w leczeniu
raka jelita grubego
Metody leczenia raka jelita grubego
Eksperci mówią
Leczenie żywieniowe jako
istotna forma terapii
Warto zwrócić uwagę na leczenie żywieniowe pacjentów z nowotworem, którzy są objęci opieką paliatywną. Jednym z większych problemów u tych pacjentów jest niedożywienie. Występuje ono aż u 60-90% pacjentów z zaawansowanym nowotworem i jest przyczyną śmierci nawet 90% dotkniętych nim chorych. Niedożywienie jest jednostką chorobową wieloprzyczynową, mającą negatywny wpływ na przebieg choroby, na każdym jej etapie.
Zaleca się wykonanie badań przesiewowych u wszystkich pacjentów chorych na nowotwór, którzy są objęci opieką paliatywną na początku leczenia, a następnie raz w miesiącu (w opiece stacjonarnej co 14 dni). Badanie przesiewowe obejmuje ocenę redukcji masy ciała, zaburzenia w przyjmowaniu pokarmów, wskaźnik BMI oraz zaawansowanie choroby. Po pogłębionej analizie stanu zdrowia chory jest kwalifikowany do optymalnego wsparcia żywieniowego. Leczenie żywieniowe powinno być włączane niezwłocznie. Wyróżniamy kilka rodzajów leczenia żywieniowego: doustną podaż żywności medycznej, żywienie dojelitowe oraz żywienie pozajelitowe.
Możliwości rehabilitacji chorych
na nowotwory
Rehabilitacją powinni być objęci wszyscy chorzy leczeni na nowotwory, niezależnie od rodzaju, stopnia zaawansowania choroby, metody i etapu leczenia. Rozpoczęcie rehabilitacji powinno nastąpić jeszcze przed rozpoczęciem aktywnego leczenia onkologicznego, ponieważ zwiększa to szanse na szybki powrót chorych do pełnej aktywności. Proces rehabilitacji powinien obejmować również cały okres szpitalny oraz poszpitalny, często do końca życia pacjenta i uwzględniać wszystkie obszary życia chorego (medyczny, zawodowy, psychospołeczny).
Na wczesnym etapie leczenia rehabilitacja powinna być prowadzona 4–5 razy w ciągu dnia. Intensywność powinna być na granicy niskiej i umiarkowanej, a czas trwania każdorazowo wynosić może około 10 minut. W miarę upływu czasu należy zmniejszać częstość rehabilitacji do 3 razy dziennie, a zwiększać jej intensywność do umiarkowanej/wysokiej oraz czas trwania do 30 minut.
Wyniki badań wskazują, że osoby aktywne i sprawne fizycznie dużo rzadziej doświadczają nawrotu nowotworu i przedwczesnej śmierci (nawet o 50%).
Czy rak jelita może powrócić?
W przypadku chorób nowotworowych zawsze istnieje ryzyko nawrotu choroby. Wpływ na to ma wiele czynników, między innymi to, czy udało się całkowicie usunąć nowotwór podczas leczenia operacyjnego, jak również oporność komórek rakowych na leczenie i dalsza ekspozycja na czynniki ryzyka. Dlatego tak ważne jest dbanie o prawidłową dietę, unikanie używek i aktywny tryb życia. Ważna jest także regularna diagnostyka, ponieważ im wcześniej wykryte zostaną jakiekolwiek zmiany, tym szybciej będzie możliwe wprowadzenie odpowiedniej terapii. Objawy nawrotu choroby mogą być takie same jak podczas pierwszego rozpoznania lub obejmować inne narządy, w zależności od lokalizacji przerzutów.


Wsparcie psychologiczne
Diagnoza nowotworu to jedna z najbardziej stresujących sytuacji, w jakich może znaleźć się człowiek. Może jej towarzyszyć lęk, poczucie winy, obniżenie samooceny czy poczucie utraty sensu życia. Dodatkowym czynnikiem stresującym jest niewątpliwie zmieniająca się nagle sytuacja życia – pobyty w szpitalu, nieobecność w pracy, konieczność zmiany planów, zmiana trybu dnia itp. Pacjenci przyjmują również różne strategie radzenia sobie z nową sytuacją. Dlatego warto w tym czasie skorzystać z pomocy specjalisty – psychologa lub psychiatry.
Udowodniono, że pozytywne nastawienie w trakcie leczenia powoduje, że pacjenci łatwiej znoszą terapię. Występuje u nich mniej działań niepożądanych, takich jak np. nudności czy wymioty w trakcie chemioterapii.
Piśmiennictwo
organizator
partnerzy